L'IMPORTANZA DELLA PREPARAZIONE PER L'ESECUZIONE DELLA COLONSCOPIA
Per comprendere quanto sia importante seguire scrupolosamente le istruzioni fornite che permettono una corretta pulizia del colon, indispensabile per una colonscopia attendibile dal punto di vista diagnostico e sicura dal punto di vista operativo, riporto una Review pubblicata dalla Dottoressa Paola Cesaro, che permette di comprendere l’entità del problema.

La Dottoressa Paola Cesaro, MD, PhD, è
Responsabile di Unità Semplice di Gastroenterologia ed Endoscopia Oncologica
Gastrointestinal Digestive Unit
Fondazione Poliambulanza
25100, Brescia ITALY
Tel: (39) 030 3518942
e-mail: paola.cesaro@poliambulanza.it
Member of European Endoscopy Training Center, directed by Prof. Guido Costamagna
Memberships of Scientific Societies:
European Society of Gastrointestinal Endoscopy (ESGE)
Società Italiana di Endoscopia Digestiva (SIED)
Associazione dei Giovani Gastroenterologi (AGGEI)
Se il paziente che si sottopone a colonscopia non è adeguatamente preparato
Paola Cesaro*
*UO di Gastroenterologia ed Endoscopia Digestiva, Fondazione Poliambulanza, Brescia (BS)
PROBLEMA CLINICO
Uomo di 64 anni, normopeso, fumatore, affetto da diabete mellito di tipo 2, senza familiarità di I grado per cancro del colon retto, giunge presso il servizio di endoscopia per essere sottoposto, per la prima volta, ad una colonscopia per dolori addominali diffusi e sporadici episodi di proctorragia negli ultimi 3 mesi. Per la colonscopia, programmata per le ore 9.00 a.m., al paziente era stato suggerito di seguire un regime di preparazione intestinale con Polietilenglicole (PEG) 4000, in un’unica somministrazione il giorno prima dell’esame, e una dieta priva di scorie da tre giorni prima. Nel corso della colonscopia, condotta fino al fondo ciecale, la preparazione intestinale risulta insufficiente per poter esprimere un adeguato giudizio diagnostico. Il paziente, quindi, dovrà ripetere la colonscopia … ma quando?
INTRODUZIONE
La colonscopia tradizionale continua ad essere uno strumento importante per la diagnosi precoce del cancro del colon-retto dal momento che ne riduce l’incidenza e la mortalità, ma la sua efficacia nell’identificazione delle lesioni precancerose e quindi, nella prevenzione del cancro del colon-retto, è fortemente dipendente dalla qualità della preparazione intestinale (1-2). Diversi regimi sono stati utilizzati per ottenere una preparazione intestinale di alta qualità, definita come una preparazione che permette la visualizzazione di polipi di dimensioni maggiori a 5 mm (3). Tuttavia, nonostante gli sforzi per migliorare la qualità della preparazione intestinale, ancora circa il 25% dei pazienti che si sottopongono ad una colonscopia presenta una preparazione inadeguata al momento dell’esame (4-5-6).
Una preparazione intestinale inadeguata si associa a un tasso d’intubazione del cieco più basso e/o a un maggior tempo di intubazione del cieco e/o a un tasso di identificazione delle lesioni preneoplastiche e neoplastiche più basso (5). Inoltre una preparazione intestinale inadeguata aumenta i costi programmati delle colonscopie a causa della riduzione dei tempi degli intervalli di sorveglianza suggeriti (7).
La colonscopia è un esame “imperfetto” anche in circostanze ideali . Una meta-analisi di studi condotti su colonscopie eseguite in tandem ha mostrato infatti che, anche in condizioni di preparazione intestinale ottimale, il tasso di mancata identificazione degli adenomi (adenoma miss rate) raggiunge il 22%(8). Fortunatamente i tassi più alti di mancata identificazione degli adenomi riguardano le lesioni di piccole dimensioni, che hanno minore probabilità di avere caratteristiche istologiche avanzate. Studi recenti hanno dimostrato che l’adenoma miss rate è ancora più alto al di fuori di queste circostanze ideali (9-10). Due studi monocentrici, che hanno calcolato l’adenoma miss rate in colonscopie ripetute a breve distanza l’una dall’altra dopo una preparazione intestinale inadeguata alla prima colonscopia, hanno dato risultati simili con un adenoma miss rate complessivo del 42% e del 47% rispettivamente (9-10). Da un’analisi per-paziente, almeno un adenoma è stato mancato rispettivamente nel 25% e nel 34% di queste due coorti. La mancata identificazione di lesioni avanzate (0±7% in studi precedenti di colonscopie eseguite in tandem (8)) è stata del 27% in uno studio (9), mentre l’altro studio riportava un dato del 18% di lesioni perse che se identificate avrebbero cambiato gli intervalli di sorveglianza (10).
RACCOMANDAZIONI POST-COLONSCOPIA CON PREPARAZIONE INTESTINALE INADEGUATA
La preparazione intestinale non ottimale è un problema comune, che si presenta soprattutto tra gli individui con uno status socio-economico più basso (11-12-13). La progressiva presa di coscienza di quanto una preparazione intestinale non ottimale possa impattare sulla resa diagnostica della colonscopia e sui costi ha pian piano condizionato le linee guida internazionali. Fino a poco tempo fa, infatti, le raccomandazioni riguardanti i tempi di ripetizione di una colonscopia prendevano in considerazione esclusivamente il numero e le caratteristiche istologiche dei polipi individuati ed asportati nel corso di una colonscopia, partendo dal presupposto che la preparazione intestinale fosse ottimale (14). Questo implicava che alcuni esami, quelli condotti in condizioni di preparazione intestinale inadeguata, dovevano essere ripetuti prima rispetto ai tempi di sorveglianza suggeriti in caso di preparazione intestinale ottimale, ma la tempistica precisa non veniva specificata. Le raccomandazioni recenti della Task Force Americana Multi-Societaria, invece, suggeriscono che le colonscopie eseguite in condizioni di preparazione intestinale scadente dovrebbero essere ripetute entro un anno nella maggior parte dei casi, mentre le colonscopie in cui la preparazione intestinale è ritenuta sufficiente, ma adeguata per individuare i polipi di dimensioni maggiori a 5 mm, dovrebbero essere ripetute entro 5 anni se nel corso della colonscopia sono stati individuati adenomi di piccole dimensioni (<10 mm)(15). Se da un lato queste raccomandazioni colmano il vuoto che c’era precedentemente, esse comunque non offrono indicazioni concrete per le situazioni più comuni, come una colonscopia eseguita in condizioni di preparazione intestinale sufficiente in cui non vengono identificati adenomi. Né tantomeno è chiaro se ripetere una colonscopia “entro un anno” a causa di una scadente preparazione intestinale, vuol dire farlo il più presto possibile o entro il finire dell’anno.
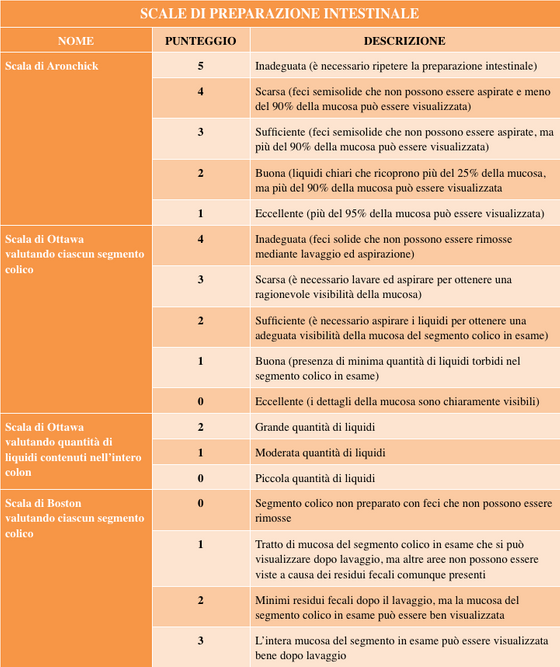
Chokshi et al hanno condotto uno studio retrospettivo dal 2004 al 2009 su pazienti a rischio intermedio che giungevano a fare una colonscopia di screening in un unico centro e che avevano una preparazione intestinale inadeguata. Essi hanno studiato gli intervalli di sorveglianza suggeriti dai singoli medici dopo una colonscopia con preparazione intestinale inadeguata (non sufficiente per identificare polipi > 5mm) e hanno misurato l’aderenza dei pazienti a ripetere la colonscopia in rapporto alle raccomandazioni suggerite dai medici (16). Questo studio è stato il primo studio a segnalare che esiste un’enorme variabilità nella pratica clinica nel suggerire intervalli per la ripetizione della colonscopia in caso di preparazione inadeguata. Inoltre esso ha dimostrato che i pazienti sono più propensi a ripetere la colonscopia il giorno successivo piuttosto che in un intervallo di tempo più lungo. Il fatto che sia uno studio retrospettivo condotto in un singolo centro, l’esiguità del campione, l’utilizzo della scala di Aronchick che è una scala soggettiva per la valutazione della qualità della preparazione intestinale (in contrasto con il punteggio della Scala di Boston o quello della Scala di Ottawa, meglio validate), la mancanza dell’esame istologico dei polipi identificati ed asportati nel corso delle colonscopie, e la possibilità di sottostimare l’aderenza a ripetere la colonscopia qualora questa fosse eseguita in un altro centro, rappresentano però i punti deboli di questo studio (17).
Nonostante questi limiti, merita comunque particolare attenzione il fatto che quasi la metà dei pazienti (47%) abbia ripetuto la colonscopia il giorno dopo mentre solo il 15 % dei pazienti l’abbia ripetuta 7-12 mesi dopo.
Le ragioni di una maggiore compliance da parte dei pazienti a ripetere la colonscopia il giorno successivo possono essere molteplici. Innanzittutto un colon non adeguatamente preparato è comunque un colon preparato a metà, che per raggiungere una preparazione ottimale richiede una quantità di lassativo aggiuntiva minore rispetto a quella prevista da un regime di preparazione completo necessario qualora la colonscopia dovesse essere ripetuta in una data successiva. Inoltre fare la colonscopia il giorno successivo significa dare un messaggio chiaro al paziente sul fatto che l’esame è incompleto e non può essere tenuto in considerazione. Al contrario i pazienti potrebbero interpretare la raccomandazione di ripetere la colonscopia entro 6 o più mesi come una insicurezza del medico e, sentendosi in qualche modo “protetti” dalla colonscopia iniziale, potrebbero essere meno ansiosi di ripeterla nel breve intervallo suggerito.
Le ultime linee guida della Società Europea di Gastroenterologia ed Endoscopia Digestiva (ESGE), infatti, suggeriscono che nei pazienti con preparazione intestinale inadeguata la colonscopia deve essere ripetuta il giorno successivo dopo una preparazione intestinale aggiuntiva, anche se il livello di questa raccomandazione è debole (18).
Uno studio prospettico, osservazionale condotto da Houriuchi et al (19) ha dimostrato che rilasciare a livello della flessura epatica, attraverso il canale bioptico dello strumento, un clistere di una soluzione di PEG (500 ml) può essere una soluzione di “salvataggio” nel caso di una colonscopia con preparazione intestinale scadente, valutata secondo la scala di Aronchick. Questa soluzione potrebbe essere vantaggiosa perché evita il disagio di dover riprogrammare la colonscopia, con l’aumento dei costi che questo comporta ed il rischio di non trovare l’adesione da parte dei pazienti. Il limite, però, è rappresentato dal fatto che la sedazione per la colonscopia dovrebbe essere fatta con farmaci di breve durata d’azione come il propofol per permettere al paziente di andare in bagno da solo o con una assistenza minima dopo la somministrazione del clistere. L’effetto lassativo del clistere, infatti, generalmente si verifica dopo 30 minuti dalla somministrazione e termina entro 60 minuti.
Per migliorare la qualità preparazione intestinale sono stati compiuti molti progressi negli ultimi anni, come quello dell’utilizzo di un regime di preparazione intestinale frazionato (split dose), che si è rivelato particolarmente efficace. MacPhail et al hanno dimostrato che i pazienti che si sottopongono a colonscopia in condizioni di preparazione intestinale inadeguata (scarsa e/o sufficiente secondo la scala di Aronchick) dopo aver eseguito un regime di preparazione frazionato beneficiano dell’utilizzo di pompe di lavaggio nel corso della colonscopia che, permettendo di lavare il colon e quindi aspirare i liquidi di lavaggio, convertono la preparazione da inadeguata ad adeguata nel 6% dei casi. Tale procedura secondo gli autori richiede un allungamento dei tempi della colonscopia solo di 4 minuti (20).
Anche la Società Europea di Gastroenterologia ed Endoscopia Digestiva (ESGE) raccomanda l’utilizzo di pompe di lavaggio nel corso della colonscopia in pazienti con preparazione intestinale inadeguata (18).
In conclusione, siccome Clark et al hanno dimostrato che l’adenoma detection rate (ADR) non è significativamente differente nei pazienti con preparazione intestinale sufficiente rispetto a quelli con preparazione intestinale ottimale, per cui i pazienti con preparazione intestinale sufficiente dovrebbero seguire gli intervalli di sorveglianza standard raccomandati dalle linee guida (21), è ragionevole suggerire che solo i pazienti con preparazione intestinale scadente, che non permette di identificare lesioni > 5 mm, dovrebbero ripetere la colonscopia il giorno successivo, se compatibile con l’organizzazione del centro di endoscopia e le esigenze del paziente, o comunque nel più breve tempo possibile.
Ulteriori studi sono necessari per validare queste raccomandazioni.
TAKE HOME MESSAGES
Il regime frazionato (Split Dose) di preparazione intestinale aumenta la qualità della preparazione intestinale;
L’utilizzo di pompe di lavaggio (idro-jet) nel corso della colonscopia può migliorare la qualità della preparazione intestinale, facendola passare da inadeguata ad adeguata;
Tutti i pazienti con una preparazione intestinale scadente (che non permette di identificare le lesioni > 5 mm) dovrebbero ripetere la colonscopia il giorno successivo, se compatibile con l’organizzazione del centro di endoscopia e le esigenze del paziente, o comunque in un intervallo di tempo più breve possibile. La colonscopia con preparazione inadeguata, infatti, è da considerare un esame non diagnostico;
Tutti i pazienti con una preparazione intestinale sufficiente (che permette di identificare le lesioni > 5 mm) dovrebbero seguire gli intervalli di sorveglianza raccomandati dalle linee guida per i pazienti con preparazione adeguata.